糖尿病視網膜病變
糖尿病患者占全人口比率逐年升高 由於胰島素及降血醣藥物之普及,病患壽命的延長糖尿病已成為成年人失明的重要原因之一;糖尿病患者失明的比例約為普通人的二十倍以上 其中大部份是由於視網膜玻璃體病變的合併症所引起,其他小部份則由於視神經病變、新生血管性青光眼和白內障所引起。 糖尿病視網膜病變的病患約占糖尿病患者總人口的百分之五十,其發生率在糖尿病史少於十年者有百分之三十,十五年內者有百分之五十,超過二十五年者有百分之八十;血糖控制不良、高血壓、血脂肪過高及腎臟病變等因素會加速糖尿病視網膜病變的進行。 糖尿病患者併發視網膜病變之機轉 從許多實驗研究證據顯示與視網膜組織的缺氧、血管壁的自律調節失常、微血管壁細胞減少、血球和血小板的凝集、組織中山梨醇的沈積及生長激素之失調有關。 糖尿病視網膜病變依病灶的嚴重程度可分為三類: 第一類是基底型糖尿病視網膜病變:主要變化是有滲透性的微血管瘤,會引起附近視網膜水腫、黃色硬性滲出物以及視網膜出血。基底型糖尿病視網瞙病變。 第二類是增殖前期糖尿病視網膜病變:當微細血管阻塞,造成局部視網膜的缺氧及缺血,同時形成不正常的動靜脈交通,會引起更嚴重的滲漏及出血。 第三類是增殖性糖尿病視網膜病變:因為廣泛視網膜缺氧 會造成新生血管因子的釋放,使視網膜發生新生血管,當新生血管受到玻璃體牽引時 就會引起出血流到玻璃體中,此時病患會看到許多浮游物體或蜘蛛網狀的影子。這些玻璃體出血通常會慢慢自行吸收,但重覆的出血會留下有機化的血塊而把視線擋住, 嚴重患者可能由於纖維組織之牽引而引起視網膜剝離。 增殖型糖尿病視網膜病變 問一:是否血糖控制良好,便可預防糖尿病視網膜病變的惡化呢? 答:第一型糖尿病(年輕型、胰島素依賴型)患者,有效的控制血糖,可減緩糖尿病視網膜病變之惡化;而第二型糖尿病(成年型,非胰島素依賴型), 目前研究顯示雖然血糖控制良好,但部份患者因為有以下所述之危險因子,會加速視網膜病變之進行。例如:高血壓會傷害視網膜血管,而加速視網膜病變及黃斑部水腫。血脂過高,會加速脂肪滲出物之堆積,造成視網膜病變的惡化。有腎臟病變的糖尿病患者,視網膜病變會加速進行。懷孕的糖尿病患者,會加速視網膜病變之進行,因此在懷孕過程中應密切追蹤眼底。 問二:糖尿病患者何時需要接受螢光眼底攝影的檢查呢? 答:患者經「門診散瞳檢查眼底 發現有以下變化:(一)顯著的黃斑部水腫(二)廣泛的視網膜水腫(三)無法明確查出原因的視力減退(四)玻璃體出血(五)視網膜新生血管增殖時,皆須要安排螢光眼底攝影檢查,以檢測出一般眼底鏡檢查所看不出來的視網膜病變,以便決定是否立即接受進一步的治療。 問三:糖尿病患者須隔多久時間散瞳檢查眼底呢? 答:糖尿病患者需至少每年散瞳檢查一次眼底。基底型視網膜病變患者,如果沒有黃斑部水腫,只需要每半年散瞳檢查一次眼底即可。但如果有顯著的黃斑水腫的患者,則至少每三個月散瞳檢查眼底。對於增殖前期視網膜病變患者,也應至少每三個月散瞳檢查眼底。增殖性視網膜病變患者,更應每個月追蹤眼底。 問四:糖尿病視網膜病變應如何治療?那一種情況下要接受視網膜雷射治療呢? 答:糖尿病視網膜病變患者,皆要更嚴格的控制血糖、血壓與血脂肪;另外投與一些促進血液循環的藥物可有效減少部份視網膜的水腫。「雷射洽療」是治療糖尿病視網膜病變的一大突破,雷射治療分為(一)全網膜雷射及(二)黃斑部雷射。對於有臨床上「顯著性黃斑部水腫」的患者、「黃斑部雷射」可抑制黃斑部水腫之惡化。至於增殖性視網膜病變的患者,則必須接受「全網膜雷射」,以防止新生血管因子之生成,及增加視網膜的通透性,使新生血管自行退化,避免一些嚴重的後遺症的產生。而對於無法自行吸收的玻璃體出血和引起牽引性視網膜剝離的患者,均需接受「玻璃體切除手術」。
糖尿病視網膜病變
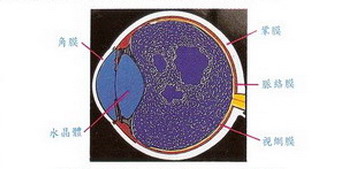
正常的眼球構造,由外向內分三層,分別是鞏膜、脈絡膜 和視網膜,中間部分是玻璃體 發生率
發生機轉
眼底變化及病程
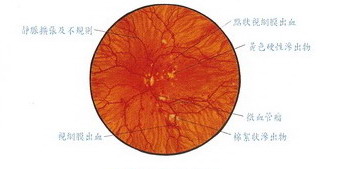
基底型糖尿病視網膜病變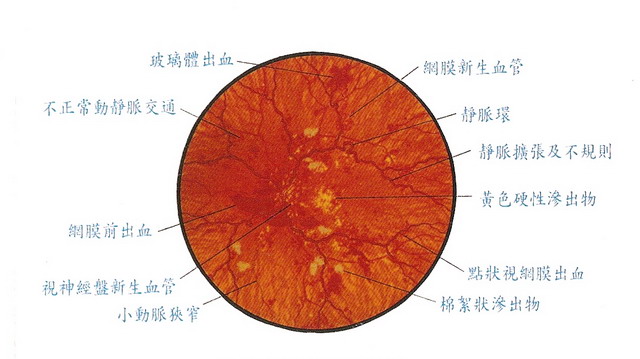
糖尿病視網膜病變問答篇
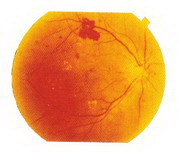
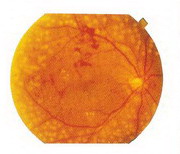
增殖型糖尿病視網膜病變治療前 增殖型糖尿病視網膜病變全網膜雷射治療後

![我的E政府 [另開新視窗]](/images/egov.png)
